1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen.
4.1 Blutuntersuchungen
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das HBsAg ist ein Marker für eine akute oder chronische HBV-Infektion. Es ist ein Oberflächenprotein des HBV, das im Blut nachgewiesen werden kann. Ein positiver HBsAg-Test zeigt an, dass die Person mit HBV infiziert ist.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen.
4.1 Blutuntersuchungen
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das HBsAg ist ein Marker für eine akute oder chronische HBV-Infektion. Es ist ein Oberflächenprotein des HBV, das im Blut nachgewiesen werden kann. Ein positiver HBsAg-Test zeigt an, dass die Person mit HBV infiziert ist.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das HBeAg ist ein weiterer Marker für eine aktive HBV-Replikation. Es ist ein Protein, das im Blut von Personen mit einer aktiven HBV-Infektion vorkommt. Ein positiver HBeAg-Test deutet darauf hin, dass das Virus aktiv repliziert und das Risiko einer Übertragung hoch ist.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können;
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird; HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen;
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt;
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann;
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1;1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden; Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
- Ungeschützter Geschlechtsverkehr⁚ Ungeschützter Geschlechtsverkehr mit einer HBV-infizierten Person stellt ein hohes Risiko für eine Übertragung dar.
- Kontakt mit Blut⁚ Der Kontakt mit infektiösem Blut, beispielsweise durch Nadelstichverletzungen oder durch die gemeinsame Nutzung von Spritzen, erhöht das Risiko einer HBV-Infektion.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Geburt oder während der Schwangerschaft ist möglich.
- Hämodialyse⁚ Patienten, die sich einer Hämodialyse unterziehen, haben ein erhöhtes Risiko, sich mit HBV zu infizieren.
- Medizinische Einrichtungen⁚ In medizinischen Einrichtungen, in denen invasive Eingriffe durchgeführt werden, besteht ein erhöhtes Risiko einer HBV-Übertragung.
- Tattoo und Piercing⁚ Das Risiko einer HBV-Infektion ist erhöht, wenn Tätowierungen oder Piercings in unsanitären Einrichtungen durchgeführt werden.
- Reisen in HBV-endemische Gebiete⁚ Reisen in Länder mit einer hohen HBV-Prävalenz erhöhen das Risiko einer HBV-Infektion.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B; der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion; Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist; HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC); HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen;
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B; Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab;
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren;
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut; Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle sicher und wirksam sind. Die meisten Impfstoffe werden als Einzeldosis-Impfstoffe verabreicht, aber es gibt auch Kombinationsimpfstoffe, die gegen mehrere Krankheiten gleichzeitig schützen.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Risikofaktoren. In der Regel wird der Impfstoff in drei Dosen verabreicht⁚
- Erste Dosis⁚ Die erste Dosis wird in der Regel bei der Geburt oder im frühen Säuglingsalter verabreicht.
- Zweite Dosis⁚ Die zweite Dosis wird 1-2 Monate nach der ersten Dosis verabreicht.
- Dritte Dosis⁚ Die dritte Dosis wird 6-18 Monate nach der ersten Dosis verabreicht.
Personen, die sich im Erwachsenenalter impfen lassen, erhalten in der Regel drei Dosen im Abstand von 0, 1 und 6 Monaten.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr effektiv und schützt in der Regel über 95% der geimpften Personen vor einer HBV-Infektion. Die Immunität gegen HBV hält in der Regel ein Leben lang an.
6.2 Vorsichtsmaßnahmen
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Schutz beim Geschlechtsverkehr⁚ Verwenden Sie Kondome bei jedem Geschlechtsverkehr, um das Risiko einer HBV-Übertragung zu reduzieren.
- Hygiene⁚ Waschen Sie Ihre Hände häufig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
- Vorsicht bei medizinischen Eingriffen⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die Sie erhalten, von qualifiziertem Personal durchgeführt werden, das sterile Instrumente und sichere Praktiken verwendet.
- Testung⁚ Wenn Sie glauben, dass Sie einem Risiko für eine HBV-Infektion ausgesetzt waren, sollten Sie sich von Ihrem Arzt testen lassen.
Indem Sie diese Vorsichtsmaßnahmen befolgen, können Sie das Risiko einer HBV-Infektion minimieren.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt; Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt; Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3;3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1;4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden;
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken;
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann; HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
7.1.1 Ziele der Therapie
Die Ziele der antiviralen Therapie bei chronischen HBV-Infektionen sind⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie soll die Virusreplikation im Körper unterdrücken und die Viruslast im Blut senken.
- Verlangsamung der Leberschädigung⁚ Die antivirale Therapie kann die Leberschädigung verlangsamen oder sogar stoppen.
- Verbesserung der Leberfunktion⁚ Die antivirale Therapie kann die Leberfunktion verbessern und die Symptome der HBV-Infektion lindern.
- Reduktion des Risikos von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs reduzieren.
Die antivirale Therapie ist eine wirksame Methode, um die Prognose von chronischen HBV-Infektionen zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt verschiedene antivirale Medikamente, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Zu den am häufigsten verwendeten antiviralen Medikamenten bei chronischen HBV-Infektionen gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind Medikamente, die die HBV-DNA-Polymerase hemmen. Sie verhindern, dass das Virus neue DNA-Moleküle repliziert. Zu den Nukleosid-Analoga gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das zur Behandlung von chronischen HBV-Infektionen eingesetzt wird. Es ist ein wirksames Medikament, das die Virusreplikation unterdrücken und die Leberschädigung verlangsamen kann.
- Adefovirdipivoxil⁚ Adefovirdipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischen HBV-Infektionen eingesetzt wird. Es ist ein wirksames Medikament, das die Virusreplikation unterdrücken und die Leberschädigung verlangsamen kann.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit gegen HBV aufweist. Es ist ein wirksames Medikament, das die Virusreplikation unterdrücken und die Leberschädigung verlangsamen kann.
- Tenofovirdisoproxilfumarat⁚ Tenofovirdisoproxilfumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit gegen HBV aufweist. Es ist ein wirksames Medikament, das die Virusreplikation unterdrücken und die Leberschädigung verlangsamen kann.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden. Sie haben antivirale und immunmodulatorische Wirkungen. Interferone werden manchmal zur Behandlung von chronischen HBV-Infektionen eingesetzt, insbesondere bei Patienten mit einem niedrigen HBV-DNA-Spiegel.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischen HBV-Infektionen hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Die Entscheidung über die Dauer der Therapie sollte mit einem Arzt besprochen werden.
7.2 Management der Komplikationen
Chronische HBV-Infektionen können zu einer Reihe von Komplikationen führen, wie z. B. Leberzirrhose und Leberkrebs. Das Management dieser Komplikationen ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Die Behandlung von Komplikationen kann verschiedene Ansätze umfassen, wie z. B. medikamentöse Therapie, chirurgische Eingriffe und unterstützende Maßnahmen.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose zielt darauf ab, die Symptome zu lindern, die Leberfunktion zu erhalten und das Risiko von Komplikationen zu reduzieren.
Die Behandlung der Leberzirrhose kann verschiedene Ansätze umfassen⁚
- Medikamentöse Therapie⁚ Medikamente können eingesetzt werden, um die Symptome der Leberzirrhose zu lindern, wie z. B. Ödeme, Aszites und Blutungen.
- Diät⁚ Eine gesunde Ernährung kann die Leberfunktion unterstützen und das Risiko von Komplikationen reduzieren.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Leberzirrhose verschlimmern.
- Lebertransplantation⁚ In schweren Fällen kann eine Lebertransplantation notwendig sein, um das Leben des Patienten zu retten.
Das Management der Leberzirrhose sollte von einem Arzt überwacht werden.
7.2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Behandlung von Leberkrebs hängt von verschiedenen Faktoren ab, wie z. B. dem Stadium der Erkrankung, dem allgemeinen Gesundheitszustand des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung von Leberkrebs kann verschiedene Ansätze umfassen⁚
- Chirurgie⁚ Chirurgische Eingriffe können eingesetzt werden, um den Tumor zu entfernen, wenn er noch klein und begrenzt ist.
- Chemotherapie⁚ Chemotherapie wird eingesetzt, um das Wachstum von Krebszellen zu stoppen oder zu verlangsamen.
- Strahlentherapie⁚ Strahlentherapie wird eingesetzt, um Krebszellen zu zerstören.
- Lebertransplantation⁚ In einigen Fällen kann eine Lebertransplantation notwendig sein, um das Leben des Patienten zu retten.
Die Behandlung von Leberkrebs sollte von einem Onkologen überwacht werden.
Ausblick und Forschung
Die Forschung auf dem Gebiet der Hepatitis B schreitet ständig voran. Neue Therapieansätze und Präventionsstrategien werden entwickelt, um die Belastung durch HBV zu reduzieren.
Die Forschung konzentriert sich auf verschiedene Bereiche, darunter⁚
8.1 Neue Therapieansätze
Die Forschung auf dem Gebiet der Hepatitis B konzentriert sich auf die Entwicklung neuer Therapieansätze, die die Virusreplikation wirksam unterdrücken und das Risiko von Komplikationen reduzieren.
Neue Therapieansätze umfassen⁚
- Neue antivirale Medikamente⁚ Die Forschung zielt darauf ab, neue antivirale Medikamente zu entwickeln, die eine höhere Wirksamkeit und geringere Nebenwirkungen aufweisen.
- Immuntherapie⁚ Die Immuntherapie zielt darauf ab, das Immunsystem des Körpers zu stärken, um die HBV-Infektion zu bekämpfen.
- Gentherapie⁚ Gentherapie wird eingesetzt, um das HBV-Genom zu verändern und die Virusreplikation zu stoppen.
Diese neuen Therapieansätze versprechen, die Behandlung von HBV-Infektionen zu revolutionieren und die Prognose der Patienten zu verbessern.
8.2 Präventionsstrategien
Die Forschung auf dem Gebiet der Hepatitis B konzentriert sich auch auf die Entwicklung neuer Präventionsstrategien, um die Verbreitung von HBV zu reduzieren.
Neue Präventionsstrategien umfassen⁚
- Verbesserte Impfstoffe⁚ Die Forschung zielt darauf ab, verbesserte Impfstoffe zu entwickeln, die eine längere Immunität bieten und eine höhere Wirksamkeit gegen verschiedene HBV-Stämme aufweisen.
- Neue Impfstrategien⁚ Die Forschung untersucht neue Impfstrategien, wie z. B. die Verwendung von intranasal verabreichten Impfstoffen, um die Immunität zu verbessern.
- Präventionsmaßnahmen⁚ Die Forschung konzentriert sich auf die Entwicklung neuer Präventionsmaßnahmen, wie z. B; die Entwicklung von Medikamenten, die das Risiko einer HBV-Übertragung reduzieren.
Diese neuen Präventionsstrategien haben das Potenzial, die Verbreitung von HBV zu reduzieren und die Anzahl der neuen Infektionen zu verringern.
Schlussfolgerung
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen führen kann; Die Impfung ist die effektivste Methode zur Prävention einer HBV-Infektion. Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen.
Die Forschung auf dem Gebiet der Hepatitis B schreitet ständig voran; Neue Therapieansätze und Präventionsstrategien werden entwickelt, um die Belastung durch HBV zu reduzieren.
Es ist wichtig, sich über Hepatitis B zu informieren und die notwendigen Vorsichtsmaßnahmen zu treffen, um sich vor einer Infektion zu schützen.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind; HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen;
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt;
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren;
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können;
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion;
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B; dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion; Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind; HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert;
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren;
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht;
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen;
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere; Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z; B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
7;2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepato
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person;
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden;
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
7.2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepato
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind; Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht;
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
7.2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepato
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2.1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind. HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt; Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt; Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird; Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
7.2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepato
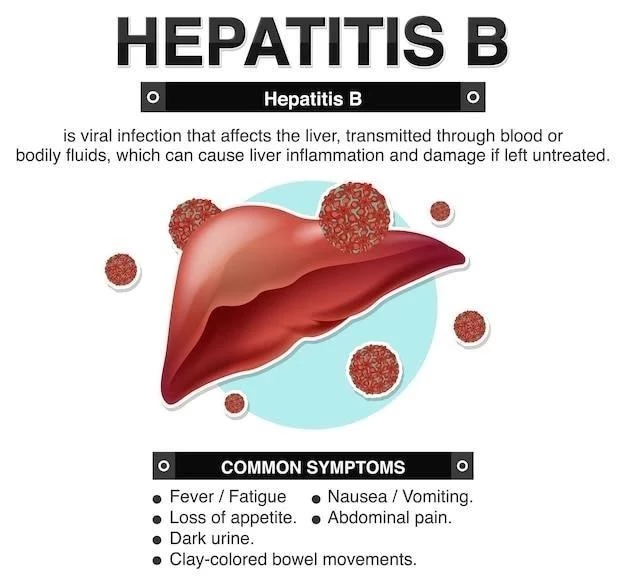
Hepatitis B⁚ Eine umfassende Übersicht
Einleitung
1.1 Definition und Hintergrund
Hepatitis B ist eine durch das Hepatitis B Virus (HBV) verursachte Infektionskrankheit, die zu einer Entzündung der Leber führt. HBV ist ein DNA-Virus, das in der ganzen Welt verbreitet ist und eine erhebliche Belastung für die öffentliche Gesundheit darstellt. Die Infektion kann sowohl akut als auch chronisch verlaufen.
1.2 Bedeutung und Relevanz von Hepatitis B
Hepatitis B ist eine ernstzunehmende Erkrankung, die zu schweren Komplikationen wie Leberzirrhose, Leberkrebs und sogar zum Tod führen kann. Weltweit leben schätzungsweise 290 Millionen Menschen mit einer chronischen HBV-Infektion. Die Krankheit stellt ein erhebliches Problem für die globale Gesundheit dar, insbesondere in Entwicklungsländern.
Das Hepatitis B Virus (HBV)
2;1 Eigenschaften des Virus
Das Hepatitis B Virus (HBV) ist ein kleines, umhülltes DNA-Virus mit einem Durchmesser von etwa 42 Nanometern. Es gehört zur Familie der Hepadnaviridae und besitzt eine komplexe Struktur. Das Virusgenom besteht aus einem zirkulären, doppelsträngigen DNA-Molekül, das in eine Proteinhülle eingebettet ist. HBV enthält verschiedene Oberflächenproteine, darunter das Hepatitis B Oberflächenantigen (HBsAg), das eine wichtige Rolle bei der Infektion spielt.
2.2 Replikationszyklus des HBV
Die Replikation des HBV erfolgt in mehreren Schritten. Zunächst bindet das Virus an Rezeptoren auf der Oberfläche von Leberzellen (Hepatozyten) und gelangt ins Zellinnere. Die virale DNA wird in das Genom der Wirtszelle integriert und beginnt, virale Proteine zu produzieren. Diese Proteine werden dann zusammen mit der viralen DNA zu neuen Viruspartikeln assembliert, die aus der Zelle freigesetzt werden und weitere Zellen infizieren können.
Verlauf der HBV-Infektion
3.1 Akute Hepatitis B
Die akute Hepatitis B ist eine kurze, selbstlimitierende Erkrankung, die in der Regel innerhalb von 6 Monaten abklingt. Die meisten Menschen mit einer akuten HBV-Infektion entwickeln keine Symptome oder nur milde Symptome wie Müdigkeit, Appetitlosigkeit, Übelkeit und Gelbsucht. In einigen Fällen kann die akute Hepatitis B jedoch zu einer schweren Leberentzündung führen, die eine Hospitalisierung erfordert.
3.2 Chronische Hepatitis B
Wenn das Immunsystem das HBV nicht vollständig eliminieren kann, kann die Infektion chronisch werden. Dies geschieht bei etwa 5% der Erwachsenen und bei bis zu 90% der Säuglinge, die sich mit HBV infizieren. Eine chronische HBV-Infektion kann über Jahrzehnte andauern und zu schweren Leberschäden führen. In der Regel verläuft die Infektion über mehrere Phasen⁚
- Aktive Replikationsphase⁚ In dieser Phase repliziert das Virus aktiv und es werden hohe Konzentrationen von HBV-Antigenen im Blut gefunden.
- Infektiöse Phase⁚ Diese Phase ist durch eine hohe Viruslast und ein hohes Risiko der Übertragung gekennzeichnet.
- Inaktive Phase⁚ In dieser Phase ist die Virusreplikation unterdrückt, und es gibt nur niedrige Konzentrationen von HBV-Antigenen im Blut.
- Chronische Hepatitis⁚ In dieser Phase ist die Leber chronisch entzündet, was zu Leberschäden führen kann.
Die chronische Hepatitis B kann zu einer Reihe von Komplikationen führen, darunter Leberzirrhose, Leberkrebs und Leberversagen.
3.3 Komplikationen der chronischen Hepatitis B
3.3.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
3.3.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepatozelluläre Karzinome (HCC). HCC ist eine aggressive Form von Leberkrebs, die schnell wächst und sich auf andere Organe ausbreiten kann.
Diagnose der HBV-Infektion
Die Diagnose einer HBV-Infektion erfolgt in der Regel durch eine Kombination aus Blutuntersuchungen und Leberfunktionstests.
4.1 Blutuntersuchungen
Blutuntersuchungen spielen eine entscheidende Rolle bei der Diagnose und Verlaufskontrolle einer HBV-Infektion. Dabei werden verschiedene Marker im Blut gemessen, die auf eine aktuelle oder vergangene Infektion hinweisen.
4.1.1 Hepatitis B Oberflächenantigen (HBsAg)
Das Hepatitis B Oberflächenantigen (HBsAg) ist ein Protein, das auf der Oberfläche des HBV-Virus vorhanden ist. Ein positiver HBsAg-Test deutet auf eine akute oder chronische HBV-Infektion hin. Die Anwesenheit von HBsAg im Blut bedeutet, dass die Person infektiös ist und das Virus an andere übertragen kann.
4.1.2 Hepatitis B e-Antigen (HBeAg)
Das Hepatitis B e-Antigen (HBeAg) ist ein weiteres Protein, das im Blut von HBV-infizierten Personen gefunden werden kann. HBeAg ist ein Marker für eine aktive Virusreplikation und eine hohe Viruslast. Ein positiver HBeAg-Test deutet darauf hin, dass die Person eine hohe Infektionsgefahr darstellt und eine hohe Wahrscheinlichkeit hat, die Infektion an andere weiterzugeben.
4.1.3 Hepatitis B Kernantikörper (HBcAb)
Hepatitis B Kernantikörper (HBcAb) sind Antikörper, die gegen das Hepatitis B Kernantigen (HBcAg) gerichtet sind. HBcAg ist ein Protein, das im Kern des HBV-Virus vorkommt. HBcAb werden im Blut von Personen gebildet, die mit HBV infiziert sind; HBcAb können sowohl bei akuten als auch bei chronischen HBV-Infektionen nachgewiesen werden. Ein positiver HBcAb-Test deutet darauf hin, dass die Person in der Vergangenheit mit HBV infiziert war. HBcAb können auch bei Personen nachgewiesen werden, die gegen HBV geimpft wurden.
4.1.4 Hepatitis B Oberflächenantikörper (HBsAb)
Hepatitis B Oberflächenantikörper (HBsAb) sind Antikörper, die gegen das Hepatitis B Oberflächenantigen (HBsAg) gerichtet sind. HBsAb werden im Blut von Personen gebildet, die eine Immunität gegen HBV entwickelt haben. Diese Immunität kann durch eine natürliche Infektion mit HBV oder durch eine Impfung gegen HBV erworben werden. Ein positiver HBsAb-Test deutet darauf hin, dass die Person gegen HBV immun ist und nicht an einer HBV-Infektion erkranken kann.
4.2 Leberfunktionstests
Leberfunktionstests sind Blutuntersuchungen, die die Funktion der Leber beurteilen. Sie messen die Konzentration verschiedener Enzyme und Proteine im Blut, die von der Leber produziert werden. Bei einer HBV-Infektion können die Leberfunktionstests Veränderungen zeigen, die auf eine Entzündung oder Schädigung der Leber hinweisen. Zu den wichtigsten Leberfunktionstests gehören⁚
- Aspartataminotransferase (AST)⁚ AST ist ein Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte AST-Werte können auf eine Leberentzündung oder Schädigung hinweisen.
- Alaninaminotransferase (ALT)⁚ ALT ist ein weiteres Enzym, das hauptsächlich in der Leber vorkommt. Erhöhte ALT-Werte können ebenfalls auf eine Leberentzündung oder Schädigung hinweisen.
- Gamma-Glutamyltransferase (GGT)⁚ GGT ist ein Enzym, das in der Leber, den Gallenwegen und anderen Geweben vorkommt. Erhöhte GGT-Werte können auf eine Lebererkrankung, einen Alkoholkonsum oder eine Gallensteinerkrankung hinweisen.
- Gesamtbilirubin⁚ Bilirubin ist ein gelber Farbstoff, der bei der Abbau von Hämoglobin entsteht. Erhöhte Bilirubinwerte können auf eine Lebererkrankung, eine Gallensteinerkrankung oder eine Gelbsucht hinweisen.
- Albumin⁚ Albumin ist ein Protein, das von der Leber produziert wird. Niedrige Albuminwerte können auf eine Lebererkrankung oder eine Unterernährung hinweisen.
- Gerinnungsfaktoren⁚ Die Leber produziert Gerinnungsfaktoren, die für die Blutgerinnung notwendig sind. Niedrige Gerinnungsfaktoren können auf eine Lebererkrankung hinweisen.
Die Ergebnisse der Leberfunktionstests können Aufschluss über den Schweregrad der Leberschädigung geben und helfen, die Diagnose einer HBV-Infektion zu bestätigen.
Risikofaktoren für eine HBV-Infektion
Die Übertragung des Hepatitis B Virus erfolgt hauptsächlich durch Kontakt mit infektiösen Körperflüssigkeiten. Zu den wichtigsten Risikofaktoren für eine HBV-Infektion gehören⁚
5.1 Übertragung
Das Hepatitis B Virus (HBV) wird über verschiedene Wege übertragen, wobei der Kontakt mit infektiösen Körperflüssigkeiten eine entscheidende Rolle spielt. Die wichtigsten Übertragungswege sind⁚
- Blutkontakt⁚ Die Übertragung von HBV erfolgt hauptsächlich durch Kontakt mit infektiösem Blut. Dies kann durch Nadelstichverletzungen, Bluttransfusionen, medizinische Eingriffe oder die gemeinsame Nutzung von Spritzen geschehen.
- Körperflüssigkeiten⁚ HBV kann auch durch Kontakt mit anderen Körperflüssigkeiten wie Speichel, Vaginalsekret, Sperma und Muttermilch übertragen werden.
- Vertikale Transmission⁚ Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt ist ebenfalls möglich.
Es ist wichtig zu beachten, dass nicht alle Personen, die mit HBV in Kontakt kommen, sich auch infizieren. Das Risiko einer Infektion hängt von verschiedenen Faktoren ab, wie z. B. der Viruslast des Infizierten, der Art des Kontakts und dem Immunstatus der Person.
5.1.1 Blutkontakt
Die Übertragung von HBV durch Blutkontakt stellt ein erhebliches Risiko dar, insbesondere in medizinischen Einrichtungen und bei Drogenkonsumenten, die sich Spritzen teilen. Nadelstichverletzungen bei medizinischem Personal, die mit Blut von HBV-infizierten Patienten in Kontakt kommen, können zu einer Infektion führen. Auch Bluttransfusionen mit kontaminiertem Blut können HBV übertragen.
5.1.2 Körperflüssigkeiten
Die Übertragung von HBV durch Körperflüssigkeiten ist ebenfalls möglich, jedoch weniger häufig als die Übertragung durch Blutkontakt. Die Wahrscheinlichkeit einer Infektion hängt von der Konzentration des Virus in der Körperflüssigkeit und der Art des Kontakts ab.
- Speichel⁚ HBV kann durch den Speichel übertragen werden, insbesondere bei engem Kontakt, wie z. B. Küssen oder Teilen von Zahnbürsten.
- Vaginalsekret und Sperma⁚ HBV kann durch ungeschützten Geschlechtsverkehr übertragen werden.
- Muttermilch⁚ HBV kann von der Mutter auf das Kind während des Stillens übertragen werden.
Es ist wichtig zu beachten, dass das Risiko einer HBV-Übertragung durch Körperflüssigkeiten verringert werden kann, indem man Vorsichtsmaßnahmen wie die Verwendung von Kondomen bei ungeschütztem Geschlechtsverkehr und die Vermeidung des Teilens von Zahnbürsten und anderen persönlichen Gegenständen trifft.
5.1.3 Vertikale Transmission
Die Übertragung von HBV von der Mutter auf das Kind während der Schwangerschaft oder der Geburt wird als vertikale Transmission bezeichnet. Dies ist ein wichtiger Übertragungsweg, der zu einer chronischen HBV-Infektion bei Neugeborenen führen kann.
Das Risiko einer vertikalen Transmission ist bei Müttern mit einer aktiven HBV-Infektion, d. h. mit einem positiven HBsAg-Test, erhöht. Die Wahrscheinlichkeit einer Infektion des Kindes hängt von verschiedenen Faktoren ab, wie z. B. dem Zeitpunkt der Infektion der Mutter während der Schwangerschaft, der Viruslast der Mutter und dem Immunstatus des Kindes.
Um das Risiko einer vertikalen Transmission zu reduzieren, werden verschiedene Maßnahmen empfohlen, darunter⁚
- Impfung des Neugeborenen⁚ Eine sofortige Impfung des Neugeborenen mit dem Hepatitis B-Impfstoff ist entscheidend, um das Risiko einer chronischen HBV-Infektion zu verringern.
- Gabe von Hepatitis B-Immunglobulin (HBIG)⁚ HBIG ist ein Antikörperpräparat, das dem Neugeborenen innerhalb von 12 Stunden nach der Geburt verabreicht wird. HBIG hilft, das Virus zu neutralisieren und das Immunsystem des Kindes zu stärken.
- Muttermilch⁚ Stillen ist für die Gesundheit des Kindes wichtig, auch wenn die Mutter mit HBV infiziert ist. Das Risiko einer HBV-Übertragung durch Muttermilch ist gering, wenn das Kind gleichzeitig geimpft und mit HBIG behandelt wird.
Eine frühzeitige Diagnose und Behandlung einer HBV-Infektion bei der Mutter kann das Risiko einer vertikalen Transmission minimieren.
5.2 Soziokulturelle Faktoren
Neben den biologischen Risikofaktoren spielen auch soziokulturelle Faktoren eine Rolle bei der Verbreitung von HBV. In Regionen mit niedrigeren sozioökonomischen Bedingungen, mangelnder Hygiene und schlechter Gesundheitsversorgung ist das Risiko einer HBV-Infektion erhöht.
Soziokulturelle Faktoren, die das Risiko einer HBV-Infektion beeinflussen können, sind⁚
- Armut⁚ In Ländern mit hoher Armut ist das Risiko einer HBV-Infektion oft erhöht, da die Menschen weniger Zugang zu sauberem Wasser, Hygienemaßnahmen und Gesundheitsversorgung haben.
- Überbevölkerung⁚ Überbevölkerung kann die Übertragung von HBV durch engen Kontakt und die gemeinsame Nutzung von Ressourcen begünstigen.
- Mangelnde Hygiene⁚ Schlechte Hygienegewohnheiten, wie z. B. das Teilen von Rasierern oder Zahnbürsten, können das Risiko einer HBV-Übertragung erhöhen.
- Drogenkonsum⁚ Drogenkonsumenten, die sich Spritzen teilen, haben ein hohes Risiko, sich mit HBV zu infizieren.
- Sexuelle Praktiken⁚ Ungeschützter Geschlechtsverkehr kann das Risiko einer HBV-Übertragung erhöhen.
- Traditionelle Praktiken⁚ In einigen Kulturen werden traditionelle Praktiken durchgeführt, die das Risiko einer HBV-Übertragung erhöhen können, wie z. B. die Verwendung von unsterilen Nadeln bei Tätowierungen oder Piercings.
Die Bekämpfung von HBV erfordert daher nicht nur medizinische Maßnahmen, sondern auch sozioökonomische und kulturelle Veränderungen.
Prävention von HBV-Infektionen
Die effektivste Methode zur Prävention einer HBV-Infektion ist die Impfung. Die Impfung ist sicher, wirksam und kann das Risiko einer HBV-Infektion deutlich reduzieren.
Zusätzlich zur Impfung gibt es eine Reihe von Vorsichtsmaßnahmen, die das Risiko einer HBV-Infektion minimieren können.
6.1 Impfung
Die Hepatitis B-Impfung ist eine sichere und wirksame Methode, um sich vor einer HBV-Infektion zu schützen. Der Impfstoff enthält ein inaktiviertes HBV-Antigen, das das Immunsystem des Körpers dazu anregt, Antikörper gegen das Virus zu bilden. Diese Antikörper schützen den Körper vor einer Infektion mit HBV.
Die Impfung ist für alle Altersgruppen empfohlen, insbesondere für Personen mit einem erhöhten Risiko für eine HBV-Infektion.
Die Impfung ist in der Regel gut verträglich. Die häufigsten Nebenwirkungen sind leichte Schmerzen oder Rötungen an der Injektionsstelle. In seltenen Fällen können schwerwiegendere Nebenwirkungen auftreten, wie z. B. allergische Reaktionen.
Die Hepatitis B-Impfung ist ein wichtiger Schritt, um sich und Ihre Lieben vor dieser gefährlichen Krankheit zu schützen.
6.1.1 Impfstoffarten
Es gibt verschiedene Arten von Hepatitis B-Impfstoffen, die alle wirksam sind, um eine Immunität gegen HBV zu entwickeln. Die meisten Impfstoffe sind aus rekombinanten HBsAg hergestellt, das in Hefe- oder Bakterienzellen produziert wird.
- Rekombinanter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird am häufigsten verwendet. Er enthält ein rekombinantes HBsAg-Protein, das in Hefe- oder Bakterienzellen hergestellt wird.
- Plasma-abgeleiteter HBsAg-Impfstoff⁚ Dieser Impfstofftyp wird aus dem Blut von HBV-infizierten Personen gewonnen. Er ist weniger verbreitet als der rekombinante Impfstoff, da er ein geringeres Risiko für die Übertragung von anderen Krankheitserregern birgt.
Die Impfstoffe werden in der Regel intramuskulär verabreicht.
6.1.2 Impfschema
Das Impfschema für die Hepatitis B-Impfung variiert je nach Alter und Immunstatus der Person.
Für Säuglinge⁚
- Die erste Dosis sollte innerhalb von 24 Stunden nach der Geburt verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 6-18 Monate nach der ersten Dosis verabreicht werden.
Für Kinder und Erwachsene⁚
- Die erste Dosis sollte verabreicht werden.
- Die zweite Dosis sollte 1-2 Monate nach der ersten Dosis verabreicht werden.
- Die dritte Dosis sollte 4-6 Monate nach der ersten Dosis verabreicht werden.
Für Personen mit einem erhöhten Risiko für eine HBV-Infektion⁚
- Es wird empfohlen, eine Auffrischungsimpfung alle 5-10 Jahre zu erhalten.
Das genaue Impfschema sollte mit einem Arzt besprochen werden.
6.1.3 Impfeffektivität
Die Hepatitis B-Impfung ist sehr wirksam, um eine Infektion mit HBV zu verhindern. Nach vollständiger Impfung entwickeln etwa 95% der Menschen eine schützende Immunität gegen HBV.
Die Impfung bietet einen langfristigen Schutz gegen HBV. Studien haben gezeigt, dass die Immunität nach der Impfung über viele Jahre hinweg bestehen bleibt.
Die Impfeffektivität ist bei allen Altersgruppen hoch. Die Impfung ist besonders wichtig für Säuglinge, da sie ein höheres Risiko haben, eine chronische HBV-Infektion zu entwickeln.
Die Hepatitis B-Impfung ist ein wichtiger Bestandteil der Vorbeugung von HBV-Infektionen.
6.2 Vorsichtsmaßnahmen
Neben der Impfung können verschiedene Vorsichtsmaßnahmen das Risiko einer HBV-Infektion minimieren. Diese Maßnahmen sind besonders wichtig für Personen mit einem erhöhten Risiko für eine HBV-Infektion, wie z. B. Personen, die mit HBV-infizierten Personen in Kontakt kommen, oder Personen, die sich einer medizinischen Behandlung unterziehen.
- Saubere Nadeln⁚ Verwenden Sie niemals Nadeln, die bereits von einer anderen Person verwendet wurden. Dies gilt insbesondere für Drogenkonsumenten, die sich Spritzen teilen.
- Kondome⁚ Verwenden Sie bei jedem Geschlechtsverkehr mit einem neuen Partner ein Kondom, um das Risiko einer HBV-Übertragung zu verringern.
- Persönliche Gegenstände⁚ Teilen Sie keine persönlichen Gegenstände wie Rasierer, Zahnbürsten oder Nagelknipser.
- Medizinische Eingriffe⁚ Stellen Sie sicher, dass alle medizinischen Eingriffe, die mit Blut in Kontakt kommen, mit sterilen Instrumenten durchgeführt werden.
- Bluttransfusionen⁚ Bluttransfusionen sollten nur mit Blutspenden erfolgen, die auf HBV getestet wurden.
- Hygiene⁚ Waschen Sie Ihre Hände regelmäßig mit Seife und Wasser, insbesondere nach dem Kontakt mit Blut oder anderen Körperflüssigkeiten.
Durch die Einhaltung dieser Vorsichtsmaßnahmen können Sie das Risiko einer HBV-Infektion deutlich reduzieren.
Behandlung der HBV-Infektion
Die Behandlung der HBV-Infektion zielt darauf ab, die Virusreplikation zu unterdrücken, die Leberschädigung zu verlangsamen und das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs zu reduzieren.
Die Behandlung der HBV-Infektion hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Vorliegen von Komplikationen.
Die Behandlung der HBV-Infektion kann in zwei Kategorien unterteilt werden⁚
- Antivirale Therapie⁚ Antivirale Medikamente werden eingesetzt, um die Virusreplikation zu unterdrücken.
- Management der Komplikationen⁚ Die Behandlung von Komplikationen wie Leberzirrhose und Leberkrebs ist entscheidend, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
7.1 Antivirale Therapie
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen. Diese Therapie zielt darauf ab, die Virusreplikation zu unterdrücken und die Leberschädigung zu verlangsamen.
Antivirale Medikamente wirken, indem sie die Replikation des HBV-Virus hemmen. Dies führt zu einer Verringerung der Viruslast im Blut und einer Verbesserung der Leberfunktion.
Die antivirale Therapie ist in der Regel eine Langzeittherapie, die über viele Jahre hinweg fortgesetzt werden muss. Die Entscheidung über die Dauer der Therapie hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten und dem Ansprechen auf die Therapie.
Die antivirale Therapie wird in der Regel bei Patienten mit chronischer Hepatitis B eingesetzt, die eine aktive Virusreplikation aufweisen, d.h. einen positiven HBeAg-Test haben oder einen hohen HBV-DNA-Spiegel im Blut aufweisen.
Die antivirale Therapie kann auch bei Patienten mit chronischer Hepatitis B eingesetzt werden, die keine aktive Virusreplikation aufweisen, aber ein hohes Risiko für die Entwicklung von Komplikationen wie Leberzirrhose oder Leberkrebs haben.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
7.1.1 Ziele der Therapie
Die antivirale Therapie bei chronischer Hepatitis B verfolgt mehrere wichtige Ziele⁚
- Unterdrückung der Virusreplikation⁚ Die antivirale Therapie zielt darauf ab, die Replikation des HBV-Virus zu hemmen und die Viruslast im Blut zu reduzieren.
- Verlangsamung der Leberschädigung⁚ Durch die Unterdrückung der Virusreplikation wird die Entzündung der Leber reduziert und die weitere Narbenbildung (Fibrose) verlangsamt.
- Verhinderung von Komplikationen⁚ Die antivirale Therapie kann das Risiko von Komplikationen wie Leberzirrhose und Leberkrebs deutlich reduzieren.
- Verbesserung der Lebensqualität⁚ Durch die Reduzierung der Symptome und die Verhinderung von Komplikationen kann die antivirale Therapie die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
- Erhöhung der Lebenserwartung⁚ Die antivirale Therapie kann die Lebenserwartung von Patienten mit chronischer Hepatitis B erhöhen.
Die antivirale Therapie ist ein wichtiger Bestandteil der Behandlung von chronischen HBV-Infektionen und kann dazu beitragen, die Prognose der Erkrankung deutlich zu verbessern.
7.1.2 Antivirale Medikamente
Es gibt eine Reihe von antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Zu den wichtigsten antiviralen Medikamenten, die zur Behandlung von chronischen HBV-Infektionen eingesetzt werden, gehören⁚
- Nukleosid-Analoga⁚ Nukleosid-Analoga sind eine Klasse von Medikamenten, die die Replikation des HBV-Virus hemmen, indem sie die DNA-Polymerase des Virus blockieren. Zu den Nukleosid-Analoga, die zur Behandlung von chronischer Hepatitis B eingesetzt werden, gehören⁚
- Lamivudin⁚ Lamivudin ist ein Nukleosid-Analogon, das seit vielen Jahren zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung.
- Adefovir Dipivoxil⁚ Adefovir Dipivoxil ist ein weiteres Nukleosid-Analogon, das zur Behandlung von chronischer Hepatitis B eingesetzt wird. Es ist wirksam bei Patienten, die auf Lamivudin nicht ansprechen oder bei denen eine Resistenz gegen Lamivudin entwickelt wurde.
- Entecavir⁚ Entecavir ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf Lamivudin oder Adefovir Dipivoxil nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Tenofovir Disoproxil Fumarat⁚ Tenofovir Disoproxil Fumarat ist ein Nukleosid-Analogon, das eine hohe Wirksamkeit bei der Unterdrückung der Virusreplikation und der Verlangsamung der Leberschädigung aufweist. Es ist wirksam bei Patienten, die auf andere Nukleosid-Analoga nicht ansprechen oder bei denen eine Resistenz gegen diese Medikamente entwickelt wurde.
- Interferone⁚ Interferone sind Proteine, die vom Immunsystem produziert werden und eine antivirale Wirkung haben. Interferone können zur Behandlung von chronischer Hepatitis B eingesetzt werden, insbesondere bei Patienten mit einer aktiven Virusreplikation.
Die Wahl des antiviralen Medikaments hängt von verschiedenen Faktoren ab, wie z. B. dem Schweregrad der Infektion, dem Alter des Patienten, dem Vorliegen von Komplikationen und der medikamentösen Vorgeschichte des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Prognose von chronischen HBV-Infektionen verbessern.
7.1.3 Dauer der Therapie
Die Dauer der antiviralen Therapie bei chronischer Hepatitis B hängt von verschiedenen Faktoren ab, darunter der Schweregrad der Infektion, das Ansprechen auf die Therapie und das Risiko für die Entwicklung von Komplikationen.
In der Regel wird die antivirale Therapie über viele Jahre hinweg fortgesetzt, um eine dauerhafte Unterdrückung der Virusreplikation und eine Verhinderung von Leberschäden zu erreichen.
Die Dauer der Therapie kann individuell angepasst werden, je nach den Bedürfnissen des Patienten.
Die antivirale Therapie sollte von einem Arzt verordnet und überwacht werden.
Die Entscheidung über die Dauer der Therapie sollte in enger Zusammenarbeit zwischen Arzt und Patient getroffen werden.
Die antivirale Therapie kann das Risiko von Komplikationen reduzieren und die Lebensqualität von Patienten mit chronischer Hepatitis B verbessern.
7.2 Management der Komplikationen
Komplikationen der chronischen Hepatitis B wie Leberzirrhose und Leberkrebs erfordern ein umfassendes Management, um die Lebensqualität des Patienten zu verbessern und das Risiko von Todesfällen zu reduzieren.
Das Management von Komplikationen der chronischen Hepatitis B umfasst verschiedene Maßnahmen, wie z. B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Chemotherapie⁚ Bei Patienten mit Leberkrebs kann eine Chemotherapie eingesetzt werden, um das Tumorwachstum zu verlangsamen und die Lebenserwartung zu verlängern.
- Chirurgische Eingriffe⁚ In einigen Fällen können chirurgische Eingriffe erforderlich sein, um das Tumorwachstum zu entfernen oder die Leberfunktion zu verbessern.
- Palliative Versorgung⁚ Bei Patienten mit fortgeschrittenen Komplikationen kann eine palliative Versorgung eingesetzt werden, um die Lebensqualität zu verbessern und die Symptome zu lindern.
Das Management von Komplikationen der chronischen Hepatitis B sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung von Komplikationen der chronischen Hepatitis B ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein komplexer Prozess, der eine enge Zusammenarbeit zwischen Arzt und Patient erfordert.
Die Behandlung von Komplikationen der chronischen Hepatitis B kann das Risiko von Todesfällen reduzieren und die Lebensqualität von Patienten verbessern.
Die Behandlung von Komplikationen der chronischen Hepatitis B ist ein wichtiger Bestandteil des Managements der Erkrankung.
7.2.1 Leberzirrhose
Leberzirrhose ist eine schwere Komplikation der chronischen Hepatitis B, die zu einer Narbenbildung und einer Verhärtung der Leber führt. Dies beeinträchtigt die normale Funktion der Leber und kann zu einer Reihe von Symptomen führen, darunter Gelbsucht, Ödeme, Aszites und Blutungen. Leberzirrhose ist eine irreversible Erkrankung, die jedoch durch eine frühzeitige Diagnose und Behandlung verlangsamt oder gestoppt werden kann.
Das Management der Leberzirrhose umfasst verschiedene Maßnahmen, wie z; B.⁚
- Kontrolle der Virusreplikation⁚ Die antivirale Therapie ist entscheidend, um die Virusreplikation zu unterdrücken und die weitere Leberschädigung zu verlangsamen.
- Behandlung von Symptomen⁚ Die Behandlung von Symptomen wie Gelbsucht, Ödemen und Aszites ist wichtig, um die Lebensqualität des Patienten zu verbessern.
- Lebertransplantation⁚ Bei Patienten mit Leberversagen kann eine Lebertransplantation eine lebensrettende Option sein.
- Ernährungsumstellung⁚ Eine ausgewogene Ernährung kann dazu beitragen, die Leberfunktion zu verbessern und die Symptome der Leberzirrhose zu lindern.
- Alkoholentzug⁚ Alkohol kann die Leber schädigen und die Symptome der Leberzirrhose verschlimmern. Ein vollständiger Alkoholverzicht ist daher wichtig.
- Medikamentöse Therapie⁚ Es gibt verschiedene Medikamente, die zur Behandlung von Symptomen der Leberzirrhose eingesetzt werden können, z. B. Diuretika zur Reduzierung von Ödemen und Aszites.
Das Management der Leberzirrhose sollte in enger Zusammenarbeit zwischen Arzt und Patient erfolgen.
Die frühzeitige Diagnose und Behandlung der Leberzirrhose ist entscheidend, um die Prognose der Erkrankung zu verbessern und die Lebenserwartung zu verlängern.
7.2.2 Leberkrebs
Leberkrebs ist eine bösartige Erkrankung, die in der Leber entsteht. Chronische Hepatitis B ist ein wichtiger Risikofaktor für Leberkrebs. Die Entstehung von Leberkrebs ist ein mehrstufiger Prozess, der durch eine langjährige, chronische Entzündung der Leber ausgelöst wird. HBV-Infizierte haben ein deutlich erhöhtes Risiko, an Leberkrebs zu erkranken. Die meisten Leberkrebserkrankungen bei HBV-Infizierten sind Hepato
